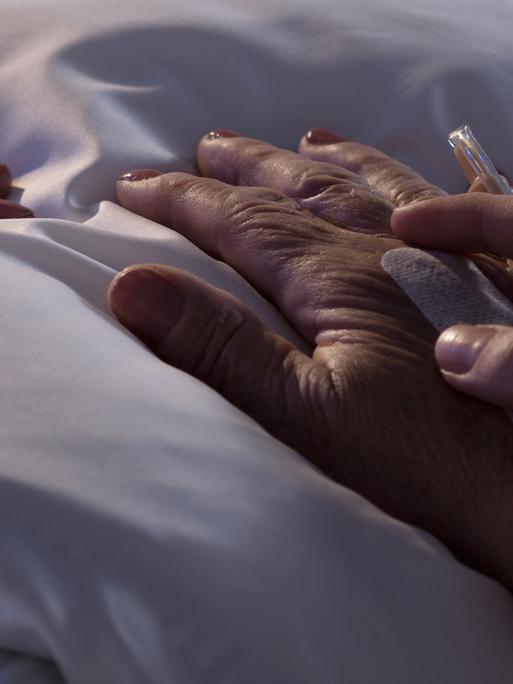
Das braucht es für eine gute Versorgung auf dem letzten Lebensweg

Das Sterben ist oft ein längerer Prozess, der durch eine schwere Erkrankung oder das hohe Alter ausgelöst wird. In Deutschland stirbt jede zweite Person im Krankenhaus. Der Wunsch ist jedoch ein anderer.
Die meisten Menschen möchten zu Hause sterben. Sie wollen die letzte Lebensphase im Kreis der Vertrauten verbringen. Wenn die Sterbenden und ihre Angehörigen den Mut haben, sich dem Prozess zu stellen, kann das gelingen. Palliative Pflegekräfte können dabei eine große Hilfe sein.
Wenn eine Versorgung zu Hause nicht möglich ist, gibt es Alternativen. Hospize und Palliativstationen sind medizinisch und psychologisch auf die Begleitung am Lebensende eingestellt. Auch Angehörige können dort Unterstützung finden.
Wie und wo wir sterben
Die Gründe, an denen Menschen sterben, haben sich im vergangenen Jahrhundert stark verändert. So gibt es gegen Infektionskrankheiten Impfungen und Antibiotika. Chronische Erkrankungen des Herz-Kreislauf-Systems und Krebs sind inzwischen die häufigsten Todesursachen.
Ein plötzlicher, unerwarteter Tod ist dagegen seltener geworden. Nur in einem von drei Fällen wird eine Person durch einen Unfall oder eine kurze, akute Krankheit aus dem Leben gerissen. Für die allermeisten kündigt sich das Sterben langsam an.
Dies bietet die Möglichkeit, sich bewusst mit dem Lebensende auseinanderzusetzen, Vorbereitungen zu treffen und Abschied zu nehmen. Oft ist es jedoch schwierig, anzuerkennen, dass aus „chronisch krank” „sterbenskrank” geworden ist.
Untersuchungen der Krankenkassen belegen beispielsweise, dass acht bis 30 Prozent der Krebspatienten in den letzten beiden Wochen ihres Lebens noch eine Tumortherapie erhalten. Eine solche „überengagierte Versorgung“ am Lebensende ist eine der häufigeren Ursachen dafür, dass viele Menschen im Krankenhaus sterben, obwohl sie sich das anders wünschen.
Was sich Menschen für die letzte Lebensphase wünschen
In ihrer Idealvorstellung vom Sterben sind die Menschen sich einig. „Friedlich einschlafen“, also in Würde gehen, ohne Schmerzen, Kontrollverlust oder Abhängigkeitsgefühl. Für die allermeisten steht der Ort symbolisch für die Selbstbestimmung am Lebensende. Mehr als die Hälfte der Menschen in Deutschland möchte zu Hause sterben.
Gleichzeitig wünschen sich die meisten, ihre letzte Lebensphase bewusst zu erleben. Im Reinen mit sich, mit Gelegenheit zu Gesprächen, Abschied und auch Momenten von Nähe oder sogar Humor.
Ob das tatsächlich gelingt, hängt stark von sozialen Faktoren ab. Wichtig sind ein stabiles Umfeld und unterstützende Angehörige. Ein weiterer entscheidender Faktor ist die eigene, frühzeitige Vorbereitung auf das Lebensende. Studien zeigen, dass Gespräche über Sterben und Tod eine zentrale Voraussetzung dafür sind, eigene Wünsche umzusetzen.
Über das Sterben zu sprechen, fällt besonders Gesunden oft schwer. Das zeigt eine Befragung des Deutschen Hospiz- und Palliativverbandes aus dem Jahr 2022. Zwar wünschen sich mehr als 60 Prozent der Befragten eine größere gesellschaftliche Auseinandersetzung mit dem Thema.
In der Auseinandersetzung mit der eigenen Sterblichkeit spiegelt sich das jedoch nicht wider. Oft ändert sich das, wenn Erfahrungen mit dem Tod einer nahestehenden Person gemacht werden.
Palliativpflege: Hilfe auf dem Weg zum Tod
In Deutschland galt Sterben lange als zu privat, um als Teil der Gesundheitsversorgung verstanden zu werden. Das hat sich in den vergangenen Jahrzehnten geändert. Inzwischen ist die Palliativversorgung ein fester Bestandteil des Gesundheitssystems.
In der Palliativpflege steht nicht mehr die Heilung, sondern die bestmögliche Lebensqualität bis zuletzt im Mittelpunkt. Dazu gehört sowohl die Linderung von Schmerzen als auch die psychologische, soziale und spirituelle Unterstützung der Betroffenen und ihrer Angehörigen.
Die Idee der modernen Palliativversorgung geht maßgeblich auf die britische Ärztin Cicely Saunders zurück. Sie gründete 1967 das St Christopher’s Hospice in London. Damit stieß sie einen neuen gesellschaftlichen Diskurs über das Sterben an.
Seit ihren Anfängen in den 1980er-Jahren hat die Palliativversorgung in Deutschland an Bedeutung gewonnen. Im internationalen Vergleich gilt die Versorgung als gut. Sterbende und ihre Angehörigen erleben dies jedoch oft anders.
Der Übergang von der kurativen, also auf Heilung ausgerichteten Behandlung im Krankenhaus zur palliativen Versorgung ist dabei oft schwierig. Das hängt vor allem mit zwei Faktoren zusammen: Einerseits wird die Kommunikation als wenig empathisch wahrgenommen, andererseits ist der Informationsfluss zum Versorgungsangebot lückenhaft.
Dadurch erhalten viele Menschen keinen oder einen zu späten Zugang zu den vorhandenen Angeboten. Internationale Untersuchungen zeigen, dass es dieses Problem nicht nur in Deutschland gibt. Besser gelingt es in Ländern, in denen Palliativversorgung frühzeitig integriert wird und breit verfügbar ist.
Laut „Quality of Death Index“ schneiden das Vereinigte Königreich oder Australien besonders gut ab. Dies ist nicht nur auf ambulante Angebote zurückzuführen, sondern auch auf die vergleichsweise offene Gesprächskultur über das Lebensende.
Sind Betroffene und ihre Angehörigen erst einmal im Palliativnetzwerk angekommen, wird dies als Erleichterung erlebt. Die Zufriedenheit mit Palliativstationen, stationären Hospizen und ambulanter Palliativversorgung zu Hause ist in Deutschland sehr hoch.
So kann man sich auf das Sterben vorbereiten
Ständig an den Tod zu denken, ist nicht gesund. Sich jedoch gelegentlich der eigenen Endlichkeit bewusst zu werden, ist sinnvoll. Wem das schwerfällt, dem können praktische Schritte helfen, sich dieser abstrakten Vorstellung anzunähern. Eine Patientenverfügung und eine Vorsorgevollmacht sind beispielsweise wichtig, um Selbstbestimmung bis ans Lebensende zu ermöglichen.
Bei der Erstellung dieser Dokumente muss man sich selbst ein einige Fragen stellen: Welche Art lebenserhaltender Maßnahme findet man in Ordnung und wo möchte man eine Grenze ziehen? Wem vertraut man, im Zweifel für einen zu entscheiden, und was sollte diese Person vielleicht vorher noch wissen?
Mit solchen Vorkehrungen kann man die Weichen in die gewünschte Richtung stellen. Aber egal, wie gut man sich vorbereitet, man weiß erst, wie das Sterben sich anfühlt, wenn es soweit ist.
Nicht jeder kann „mit sich im Reinen“ sein, sagt Palliativpsychologin Ricarda Scheiner. So mancher schafft es trotz bester Vorsätze nicht, loszulassen.
In solchen Fällen ist es laut Palliativmediziner Raymond Volz wichtig, dass Angehörige im Kopf behalten, dass man seine Meinung immer ändern darf. Auch im Tod noch am Leben zu hängen, ist kein Versagen.