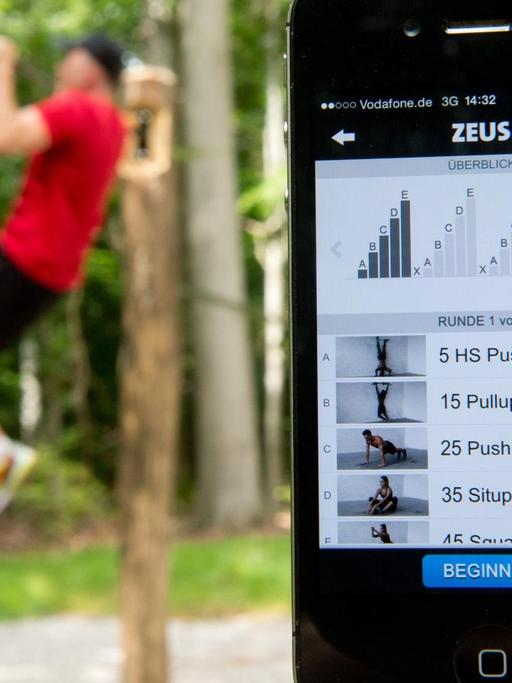
Mythen der Prävention

Früher war Krankheit Schicksal. Heute gilt oft als selber schuld, wer krank wird. Denn er oder sie hat sich zu wenig bewegt, schlecht ernährt, kurz: zu wenig vorgebeugt. Aber wie viel Prävention ist sinnvoll? Und kann zu viel Gesundheit krank machen?
Vorbeugen ist besser. Besser als heilen.
Vorbeugen finden alle gut, denn: Wer will nicht gesund bleiben?
"Wir werden allein aus der gesetzlichen Krankenversicherung und der Pflegeversicherung dann über eine halbe Milliarde Euro pro Jahr zur Verfügung haben; das ist viel Geld. Und deswegen wollen wir mit dem Präventionsgesetz wirklich einen Schritt nach vorne machen, in einer bewussten, verstärkten Förderung gesundheitsfördernden Verhaltens, und das in allen Lebensbereichen."
Hermann Gröhe darf stolz sein: Endlich hat Deutschland ein Präventionsgesetz.
Pro Jahr und Versichertem sieben Euro für Präventionsmaßnahmen
Insgesamt vier Bundesgesundheitsminister versuchten insgesamt dreizehn Jahre lang vergeblich, mehr Vorbeugung im Gesundheitssystem zu verankern. Minister Gröhe von der CDU gelang es schließlich. Er setzte einen Kompromiss zwischen den Krankenkassen, Bundesländern, Ärzten und diversen Lobby-Gruppen durch.
"Wir wissen, dass ganz viele Erkrankungen, nicht zuletzt auch Erkrankungen, die sich erst im späteren Lebensverlauf zeigen, bereits mit frühen Weichenstellungen, schon in der Kindheit, später dann in Ausbildung und Beruf zusammenhängen. Das ist die Frage von Bewegung, richtiger Ernährung. Ja, das ist ein Blick, der, wenn Sie so wollen, ganzheitlicher ist, der dann bei den Jugendlichen etwa nicht nur eine drohende oder manifeste Erkrankung in den Blick nimmt, sondern den Lebensstil und seine Risiken sich anschaut."
Das neue Gesetz sieht vor, dass die Krankenkassen ihre Ausgaben für Vorbeugungsmaßnahmen deutlich erhöhen. Pro Jahr und Versicherten müssen sie für diese künftig sieben Euro ausgeben.
Drei Euro sind für Prämien für gesundheitsbewusstes Verhalten vorgesehen, für Menschen, die an Bonusprogrammen teilnehmen, beispielsweise Kurse zur Rauchentwöhnung.
Zwei Euro fließen für gesundheitsfördernde Maßnahmen in Betrieben und weitere zwei Euro für Angebote in sozialen Einrichtungen wie Kitas, Schulen oder Stadtteilzentren.
Zumba in der Mittagspause: viele Betriebe nehmen es mit der Gesundheitsförderung sehr ernst© picture-alliance / dpa / Ulrich Perrey
Hausärzte werden ihren Patienten, die bestimmte Risikofaktoren aufweisen, Vorbeugungsmaßnahmen verordnen können, sogenannte Präventionsempfehlungen. Rudolf Henke, Vorstandsmitglied der Bundesärztekammer und CDU-Bundestagsabgeordneter, begrüßt, dass Mediziner nun Vorbeugung auf Rezept verordnen können.
"Das ist nicht so, dass wir uns alleine auf Krankheitsbehandlung konzentrieren wollen. Denn so wie wir die Früherkennung wichtig finden, finden wir auch Gesundheitsförderung wichtig."
60 Milliarden Euro für Fitness und Wellness-Produkte
Prävention, von praevenire, lateinisch für zuvorkommen. Eine drohende Entwicklung wird abgewendet, eine entstehende Krankheit durch geeignete Maßnahmen verhindert.
Solche Bemühungen sind in den vergangenen Jahrzehnten deutlich ausgeweitet worden.
Die Deutschen treiben so viel Sport wie nie zuvor. Besonders Fitnessstudios haben Zulauf. 2014 waren es neun Millionen Menschen, die regelmäßig aufs Laufband steigen oder an den Kraftgeräten schwitzen. Die Zahl der Mitglieder steigt laut dem Branchenverband von Jahr zu Jahr, seit 2012 um eine ganze Million.
Die Deutschen nehmen immer mehr Medikamente ein. Im Durchschnitt kommen auf jeden Krankenversicherten 550 Tagesdosen im Jahr. Zu den Pillen und Säften aus der Apotheke kommen noch pflanzliche Heilmittel und Nahrungsergänzungen aus Supermarkt und Drogerie. Mit Fitness- und Wellness-Angeboten, Gesundheitstourismus und gesundheitsfördernden Lebensmitteln werden jährlich etwa 60 Milliarden Euro umgesetzt.
Neue Essstörung "Orthorexie": zwanghaft gesunde Ernährung
Aber all das reicht offenbar nicht aus. Laut der Umfrage einer kleinen deutschen Krankenkasse von letztem Jahr stimmt eine Mehrheit der Jugendlichen und jungen Erwachsenen folgenden Aussagen zu:
"Ich würde mich gerne gesünder ernähren" – 76 Prozent
"Ich würde gerne mehr Sport treiben" – 77 Prozent
Immerhin 48 Prozent der Befragten fühlen sich zu dick und möchten abnehmen.
Seit kurzem berichten Psychologen über eine neue Essstörung: "Orthorexie", zwanghaft gesunde Ernährung. Die Erkrankten – meist sind es Frauen – lehnen den Großteil der gängigen Lebensmittel als schädlich ab.
Es ist merkwürdig – die Menschen wollen gesünder werden. Sie strengen sich an, aber sie fühlen sich immer kränker dabei.
Kann Gesundheit krank machen? Gibt es eine Überdosis Vorbeugung?
AOK sieht erhebliche Defizite im Gesundheitsverhalten
Anfang September veröffentlichte die Allgemeine Ortskrankenkasse ihren "Fehlzeiten-Report". Jedes Jahr führt das Wissenschaftliche Institut der AOK eine Befragung durch. Der Schwerpunkt diesmal: Auszubildende.
Helmut Schröder, der stellvertretende Geschäftsführer des Instituts:
"Der Report zeigt, dass wir bei den Auszubildenden erhebliche Defizite beim Gesundheitszustand, aber auch beim Gesundheitsverhalten haben. Beim Gesundheitszustand sehen wir, dass ein Drittel häufig über körperliche oder psychische Probleme klagt, auf der anderen Seite, dass bei jedem Fünften ein risikovolles Gesundheitsverhalten an den Tag gelegt wird.
Das bedeutet konkret, dass zu wenig geschlafen wird, dass sich schlecht ernährt wird, dass häufig auch Suchtmittel konsumiert werden, aber auch, dass übermäßig die digitalen Medien genutzt werden, das heißt die Smartphones, Handys und auch Online-Dienste."
Dabei, betonen die Autoren der Studie, wäre ein gesünderer Lebensstil doch besser für alle, läge im Interesse der Beschäftigten selbst, der Unternehmer und auch der Allgemeinheit, die für ihre Behandlungskosten aufkommen muss.
"Wir haben erkannt, dass gesunde Mitarbeiter natürlich die besten Beschäftigten in einem Unternehmen sind. Über eine Befragung von Auszubildenden haben wir den deutlichen Zusammenhang von einem gesunden Menschen mit einer hohen Zufriedenheit mit der Betätigung oder der Beschäftigung, die er hat.
Und das Ganze ist natürlich wichtig vor dem Hintergrund, dass wir zunehmend längere Beschäftigungszeiten haben, und wenn wir bereits heute investieren in den jungen Auszubildenden, dann ist aller Voraussicht nach zu erwarten, dass der Beschäftigte mit 65 Jahren auch deutlich gesünder ist als der Beschäftigte, der überhaupt kein betriebliches Gesundheitsmanagement erfahren hat."
Leben die Azubis von heute wirklich ungesünder als die Generationen vor ihnen? Kaum, auch wenn ihre Vorfahren sich die Zeit noch nicht mit Facebook vertreiben konnten. Verändert hat sich allerdings die Wahrnehmung von körperlichen und seelischen Problemen und der Umgang mit ihnen. Als Symptom psychischer Probleme bestimmt der Fehlzeiten-Report beispielsweise "Müdigkeit, Mattigkeit, Erschöpfung", genannt von 36 Prozent der Befragten. An nächster Stelle folgt "Lustlosigkeit", unter der 15 Prozent leiden. Als gefährlich gelten den Autoren weiterhin mehrmals Süßigkeiten in der Woche oder Cannabis-Konsum in den vergangenen zwölf Monaten.
Im Zentrum des Alltags steht die Sorge um die Gesundheit
Ob mangelnde Leistungsfähigkeit oder Leistungsbereitschaft, Nervosität, sexuelle Frustration, Schwierigkeiten im Umgang mit anderen Menschen, selbst der Alterungsprozess – immer mehr Leiden werden als Krankheiten aufgefasst. Historiker sprechen von einer "Medikalisierung": Die Sorge um die Gesundheit ist ins Zentrum des Alltagslebens gerückt.
Oft wird diese Entwicklung ausschließlich auf die Interessen von Ärzteschaft und Pharmaindustrie zurückgeführt. Sie erfänden einfach neue Krankheitsbilder, um ihre Waren und Dienstleistungen an die Konsumenten zu bringen.
Diese Schuldzuweisung ist allerdings zu einseitig. Denn schließlich müssen die Vermarktungsstrategien von Pharmaindustrie und Ärzten auf fruchtbaren Boden fallen, um zu wirken. Vorbeugung ist Konsens – wer könnte dagegen sein, Menschen gesund zu erhalten?
Deshalb mögen auch Politiker das Thema und demonstrieren mit den entsprechenden gesundheitspolitischen Maßnahmen, dass sie handlungsfähig und weitsichtig sind.

Wenn Gesundes krank macht: Psychologen warnen vor "zwanghaft gesunder Ernährung" als neue Essstörung© picture-alliance / dpa / Jens Büttner
"Gesund" steht sinnbildlich für "leistungsfähig", steht für "zufrieden". So werden der weit verbreitete "Süßigkeiten-Missbrauch" oder die Lustlosigkeit am Arbeitsplatz zu einem Politikum – zum wirtschaftspolitischen Problem.
Helga Kühn-Mengel ist sozialdemokratische Bundestagsabgeordnete und die Präsidentin der "Bundesvereinigung Prävention und Gesundheitsförderung":
"Hier geht es um Leben, um genutzte oder verlorene Jahre, es geht um Lebensqualität. Es geht aber auch, sage ich mal, um volkswirtschaftliche Erwägungen. Die Zahl der Fehltage, der Krankheitstage, der Erwerbsunfähigkeit muss uns ja auch beschäftigen in der Politik."
In hohen Auflagen bringen Krankenkassen, Stiftungen und Behörden Aufklärungsbroschüren mit wohlmeinenden Ratschlägen für einen vernünftigen Lebensstil unters Volk. Ihre Botschaft: Jeder hat es selbst in der Hand, gesund zu bleiben!
Aber: Viele der gängigen Ratschläge sind geprägt von Halbwissen und Halbwahrheiten. Manche dieser Mythen der Prävention haben einen wahren Kern – aber keine hält der Überprüfung stand.
Mythos "Ohne Fleiß, kein Preis"
Das Prinzip der gängigen Gesundheitsförderung lautet: Menschen sollen schädliche Dinge vermeiden oder, wo das nicht möglich ist, ihren Einfluss ausgleichen. Im Zentrum stehen dabei die so genannten schmutzigen Vier: Alkohol – Tabak – Bewegungsmangel – Fehlernährung.
Wie gut funktioniert dieser Ansatz eigentlich? Welchen Einfluss haben die schmutzigen Vier auf Krankheit und Sterblichkeit?
Beispiel Ernährung und Übergewicht. Ingrid Mühlhauser ist Professorin an der Universität Hamburg und Vorsitzende des "Deutschen Netzwerks Evidenzbasierte Medizin":
"Die Frage 'Was ist ein gesundes Körpergewicht?' ist nicht so eindeutig zu klären. Es gibt über die letzten Jahre eine ganze Reihe von Analysen, die gezeigt haben, dass das, was wir als Idealgewicht immer gesehen haben, das sogenannte Normalgewicht oder noch weniger, nicht das gesündeste Gewicht ist beziehungsweise nicht das Gewicht mit der besten Lebenserwartung. Sondern bei erwachsenen Menschen ist das sogenannte Übergewicht das Gewicht mit der besten Lebenserwartung.
Es gibt auch eine Reihe von Studien, die versucht haben, durch intensive Lebensstilmaßnahmen – das heißt gesündere Ernährung, Gewichtsabnahme, mehr Sport – nachzuweisen, dass Menschen mit Übergewicht oder auch leichter und schwerer Adipositas, wenn sie Gewicht abnehmen und ein gesünderes Leben führen, länger leben. Dass sie weniger Herzinfarkte haben, Herz-Kreislauf-Erkrankungen. Und diese Studien, die bisher durchgeführt worden sind, konnten einen solchen Nachweis nicht erbringen."
Die höchste Lebenserwartung haben übergewichtige Frauen
Üblicherweise wird Gewicht mit dem Body-Mass-Index oder BMI ausgedrückt. Ab einem BMI von 25 sprechen Mediziner von Übergewicht. Statistisch lässt sich aber nachweisen, dass Frauen mit einem BMI von 27 die höchste Lebenserwartung haben.
Offenbar schaden nicht allen Übergewichtigen ihre Fettpolster.
Unabhängige Wissenschaftler relativieren den Einfluss der "Lebensstilfaktoren", wie die schmutzigen Vier auch genannt werden. Warum gelten dann Fehlernährung, Bewegungsmangel, Tabak und Alkohol als die Hauptschuldigen?
Gute Medizin schmeckt bitter, heißt es oft, ohne Fleiß kein Preis, und gelobt sei, was hart macht. Entsprechend gelten als Inbegriff eines gesunden Lebens Verhaltensweisen, die unbequem sind und einen Genussverzicht beinhalten. Im Umkehrschluss werden Faulheit, Disziplinlosigkeit und Nachlässigkeit für das Entstehen von Krankheit verantwortlich gemacht. Ein gesunder Körper soll das Ergebnis einer disziplinierten Lebensweise sein, Gesundheit das Ergebnis eigener Anstrengung. Aber auch bei gesundem Verhalten kommt es auf die richtige Dosis an.
Mythos "Viel hilft viel"
Beispiel Bewegungsverhalten. Anfang dieses Jahres wurden Ergebnisse der sogenannten Kopenhagener Herzstudie veröffentlicht. Die Forscher untersuchten den Einfluss von Joggen auf die Sterblichkeit. Dabei zeigte sich, dass das Mortalitätsrisiko bei körperlich Inaktiven um 30 Prozent höher lag als bei Menschen, die regelmäßig Laufsport treiben. Dies gilt aber nur für Jogger, die moderat trainieren – nicht zu häufig, nicht zu schnell und nicht zu lange laufen. Der Autor der Studie vermutet sogar, dass die Sterblichkeit unter Menschen, die sich bei Joggen besonders anstrengen, ebenso hoch ist wie unter Nicht-Joggern.
Immer mehr Bewegung oder eine immer sorgfältigere Ernährung führen eben nicht zu einem entsprechenden gesundheitlichem Gewinn. Der Zusammenhang zwischen gesundem Verhalten und Gesundheit ist nicht linear: "immer mehr" hilft nicht immer mehr, kann sogar schaden.
Befürworter einer evidenzbasierten Medizin wie Ingrid Mühlhauser vermissen einen Nachweis, dass die Maßnahmen für mehr Vorbeugung den gewünschten Effekt bringen.
"Aufgrund der wissenschaftlichen Beweise, die wir im Augenblick haben der sogenannten Evidenz, würde ich sagen, dass diese individuellen Verhaltensmaßnahmen am wenigsten aussichtsreich sind. Dort ist das Geld am wenigsten gut investiert. Und dazu haben wir auch sehr gute wissenschaftliche Daten. Das muss man einfach mal akzeptieren."
Mythos "Das kann jeder für sich selbst entscheiden"
Eine Hausarztpraxis in Berlin, Neukölln. Schon früh am Morgen ist das Wartezimmer voll. Hier arbeitet der Allgemeinmediziner Michael Janßen:
"Wir sitzen hier im Problembereich, im Problemkiez sozusagen, Nord-Neukölln, mit viel Armut, viel Bildungsarmut auch, viele Migranten aus den verschiedensten Ländern. Von daher gibt es natürlich auch viele Probleme, die letztendlich auch dadurch bedingt sind. Viele Erkrankungen treten ja in Angehörigen der Mittelschicht und Oberschicht seltener auf als bei Angehörigen in problembeladenen sozialen Schichten, wie degenerative, also Verschleißerkrankungen des Bewegungsapparates, Suchterkrankungen, auch internistische Erkrankungen wie Übergewicht und den Folgen wie Cholesterinerhöhung und Diabetes."
Die Aufforderung, doch an die Zukunft zu denken und sich gesünder zu verhalten, gehe an seinen Patienten in der Regel vorbei, sagt der Arzt.
"Da geht es häufig darum, dass die angemessene Behandlung halbwegs konsequent durchgeführt wird. Beim Knochenbruch zum Beispiel Heilungszeiten eingehalten werden, die Kontrollen über den Röntgenapparat gemacht werden. Beim Diabetes mindestens die Medikamente regelmäßig genommen werden. Sportliche Betätigung, gesunde Ernährungsweise, da können wir oft nur träumen."
Sozial Schwache fallen oft durchs Präventionsraster
Der Fachbegriff für den gesundheitlichen Unterschied zwischen arm und reich lautet "sozialer Gradient". Mit Ausnahme von Asthma und Brustkrebs sind alle Krankheiten bei Menschen mit einem niedrigen sozialen Status häufiger. Am deutlichsten sichtbar wird der Unterschied bei der Lebenserwartung: Zwischen den Ärmsten und den Reichsten beträgt er bei den Frauen acht Jahre bei den Männern sogar knapp elf Jahre. Zwischen dem armen Nord-Neukölln oder dem gut situierten Zehlendorf liegen Welten, erklärt der Berliner Arzt Michael Janßen.
"Wenn Sie mit der U-Bahn Richtung Zehlendorf fahren, dann verlängert sich die Lebenserwartung mit jeder Station um ein Jahr. Also da sind die echten Probleme der Primärprävention. Ob wir jetzt ein paar mehr Leute auf den Sportplatz kriegen oder nicht, ist dabei relativ irrelevant."
Hier liegt die wesentliche Schwierigkeit der gesundheitlichen Vorbeugung: Individuelle Vorbeugungsmaßnahmen erreichen fast immer nur die sogenannten "besorgten Gesunden". Weil aber gesundheitsbewusstes Verhalten von einem abnehmenden Grenznutzen gekennzeichnet ist – weil viel eben nicht viel hilft –, profitieren diese Personen kaum von zusätzlichen Anstrengungen.
(Ingrid Mühlhauser:) "Die Menschen, die diese Verhaltenspräventionsmaßnahmen, individuelle Verhaltenspräventionsmaßnahmen erreichen typischerweise, die brauchen das überhaupt nicht. Und die Menschen, die eventuell davon profitieren könnten, die brauchen ganz andere Dinge als Maßregelungen zur individuellen Verhaltensänderung zum gesunden Lebensstil."
Bei betrieblicher Gesundheitsförderung winken viele Beschäftigte ab
Die bisherige Erfolgsbilanz der Gesundheitsförderung ist nicht beeindruckend. Woher kommt dann der Glaube an die Macht der Prävention?
Der Kern dieses Glaubens ist ein Begriff, der uns unmittelbar einleuchtet, der aber immer zwiespältiger wird, je genauer wir ihn betrachten: Eigenverantwortung.
Immer mehr Menschen sind psychisch beeinträchtigt. Laut "Fehlzeiten-Report" der AOK haben sich die Arbeitsunfähigkeitstage wegen einer psychischen Krankheit seit 2003 fast verdoppelt. Besonders depressive Störungen werden häufiger. Sie stehen in Zusammenhang mit den Veränderungen des Erwerbslebens.
Deshalb legt das neue Präventionsgesetz einen Schwerpunkt auf die betriebliche Gesundheitsvorsorge. Die Kompetenzen der Betriebsärzte werden ausgeweitet und Unternehmen, die ihre Mitarbeiter zu gesundheitsbewusstem Verhalten anhalten, steuerlich belohnt. Allerdings stößt diese wohlmeinende Unterstützung bei manchen Beschäftigten auf Widerstand.
"Es gibt eine zentrale Erfahrung, und das ist die, in dem Moment, wo man das Gesundheitsthema in den Unternehmen anspricht, alle Leute abwinken. Also sie wollen damit nicht behelligt werden. 'Wir haben genug Probleme, lassen Sie uns mit der Gesundheit in Ruhe. Das nicht auch noch.'"
Sagt Klaus Peters. Er berät Unternehmen in Fragen der Gesundheitsförderung. Dabei erlebt er immer häufiger, dass Beschäftigte sich gegen den erklärten Willen der Unternehmensleitung gesundheitsschädlich verhalten.

Die Fehlzeiten durch psychische Erkrankungen nehmen zu© dpa / picture alliance / Peter Endig
Mitarbeiter kommen, obwohl sie krank sind, machen keine Pause und nehmen sich nach Feierabend und am Wochenende Arbeit mit nach Hause. Macht das Management dann deutlich, dass solche Verhaltensweisen unerwünscht sind, verheimlichen sie, wie viel sie in Wirklichkeit arbeiten.
"Realitätsverlust, Verleugnung. Auch abwegige Vorstellungen, zum Beispiel dass Leben sich mehrere Jahre auf dem Girokonto ansammelt und dann hinterher das eigentliche Leben erst losgeht. Tatsächliche Krankheitsverleugnung greift auch sehr weit um sich, Geheimhaltung, das Vorspiegeln falscher Tatsachen."
Fachleute nennen dieses Verhalten "interessierte Selbstgefährdung". Solche Mitarbeiter sind hochmotiviert – zu stark motiviert. Sie geben alles, bis ihre Reserven aufgebraucht sind.
Die neue Leistungsdynamik führt zu gesundheitlicher Selbstschädigung
Die Ursache für diese selbstbestimmte Selbstschädigung sehen Experten wie Klaus Peters in der sogenannten indirekten Steuerung – Zielvereinbarungen, interne Wettbewerbe und Erfolgsprämien. Diese Art der Steuerung kennzeichnet das Arbeitsleben immer mehr, sowohl bei gering wie auch bei hochqualifizierten Beschäftigten.
"Sie sollen sich verhalten, als wenn sie Freiberufler oder Selbständige wären. Das heißt, da wo in der alten Welt eine Disziplinarmaßnahme gedroht hat und Lob und Belohnung gewunken haben, da soll in der neuen Welt der Misserfolg drohen und der Erfolg winken. Und diese Leistungsdynamik setzt eben sehr viel stärkere Kräfte frei als die alte, und zweitens führt sie dazu, dass die Arbeitnehmer im Zweifel ihre eigene Gesundheit in die Bresche werfen.
Die schwerwiegendste Konsequenz aus meiner Sicht im Hinblick auf psychische Belastung entsteht dadurch, dass man Konflikte mit sich selbst bekommt, wo man unter den alten Bedingungen Konflikte mit jemand anders hatte."
Indirekte Steuerung bedeutet: das Management, der Chef oder Vorarbeiter geben keine konkreten Arbeitsanweisungen. Sie schreiben ihren Untergebenen kaum etwas vor – außer Erfolg zu haben. Für den Erfolg gibt es aber kein Rezept.
"Man kann unter Umständen sehr viel leisten und trotzdem keinen Erfolg erreichen. Weil der Erfolg eben nicht nur von der Leistung abhängig ist, sondern von den Rahmenbedingungen. Und wenn Menschen nur für den Erfolg anerkannt werden und nicht für die Leistung, die sie gebracht haben, dann entstehen Ungerechtigkeitserfahrungen.
Die Steuerungsformen bringen das Individuum in eine Situation, in der es seine eigenen Interessen nur noch wahrnehmen kann, wenn sich das Individuum selber höchst unbequeme Fragen stellt. Was fang ich mir meinem Leben an? Wo will ich hin? Wie lange kann ich diese Bewegungsform, die ich im Moment habe, wie lange kann ich das durchhalten? Was wird aus mir in fünf Jahren?"
Wie viel Solidarität, wie viel Eigenverantwortung?
In der Bundestagsdebatte zum Präventionsgesetz im Jahr 2013 sagte der damalige Bundesgesundheitsminister Daniel Bahr, FDP, einen charakteristischen Satz:
"Im Gesundheitswesen gehören Solidarität und Eigenverantwortung untrennbar zusammen, denn die Solidargemeinschaft funktioniert nur, wenn sie sich auch darauf verlassen kann, dass der Einzelne in Eigenverantwortung für seine Gesundheit tut, was er für seine Gesundheit tun kann."
(Bröckling:) "Das ist eine hochgradig normative, appellative Aussage. Die natürlich anknüpfen kann an den Wunsch jedes Einzelnen, auch gesund sein zu wollen. Sonst würde das auch nicht funktionieren, wenn wir da nicht ein Begehren, einen Wunsch hätten nach Gesundheit."
Erklärt der Soziologe Ulrich Bröckling.
Die Kehrseite der neoliberalen Gesundheitpolitik: wer krank wird, ist selber schuld
Durch die neuen präventiven Strukturen stellt sich auch die "Schuldfrage" neu: Wer trägt die Verantwortung für eine spätere Erkrankung – der Staat? Die Allgemeinheit? Das Individuum? Im neuen Präventionsgesetz heißt es dazu sehr grundsätzlich: "Jeder Einzelne trägt die Verantwortung für die Chancen und Risiken seines Lebens. Diese Eigenverantwortung gilt es zu stärken."
Laut dem ehemaligen Gesundheitsminister muss der Einzelne sogar "tun, was er kann", um sich gesund zu erhalten. Erst wenn er dieser Mindestanforderung genügt, kann er auf Unterstützung und Hilfe hoffen. Wer aber eigenverantwortlich handelt, soll dafür entschädigt werden – wie Daniel Bahr gleich darauf hinzufügte:
"Mir geht es dabei darum, dass ich nicht obrigkeitsstaatlich mit dem Zeigefinger den Menschen vorschreiben möchte als Gesundheitsminister, was sie zu tun haben, sondern wir wollen ihnen Anreize setzen, dass sich gesundheitsbewusstes Verhalten für sie unmittelbar lohnt."
Sich gesund zu verhalten soll sich also lohnen, finanziell lohnen. Das neue deutsche Präventionsgesetz beispielsweise sieht vor, dass Versicherte einen Teil ihrer Beiträge zurückerhalten, wenn sie Gesundheitskurse besuchen oder sportliche Aktivitäten nachweisen können. So versucht die präventive Gesundheitspolitik, das vermutlich Nützliche und das moralisch Richtige zur Übereinstimmung zu bringen.
(Bröckling:) "Wer vorbeugen kann und es nicht tut, verstößt damit gegen eine ganz elementare Norm – die Norm, sorge für deine Gesundheit und du bist selbst verantwortlich für deine Gesundheit. Also Prävention als Kontextsteuerung, als Schaffen von Anreizen, das ist letztlich neoliberale Gesundheitspolitik."
Der Staat lockt mit Anreizen, um das Verhalten der Einzelnen zu steuern
"Anreiz" ist – neben der Eigenverantwortung – der zweite Schlüsselbegriff der Prävention. Sie scheut das Verbot und die Strafe. Angeblich nötigt sie niemanden – sie "empfiehlt" lediglich. Sie "bestärkt" - "unterstützt" - "macht Angebote".
In Wirklichkeit bevorzugt der Staat durchaus ganz bestimmte Verhaltensweisen – kritisiert beispielsweise die Staatsrechtlerin Ute Sacksofsky in einem Aufsatz über "Bevölkerungspolitik als Staatsaufgabe".
"Anreize klingen unschuldig, zwingen sie doch nicht, sondern belohnen nur (...) Grundrechtliche Freiheit verlangt aber, dass der Staat sich eines Einflusses enthält, mithin neutral ist. Anreize sind aber mit Neutralität nicht kompatibel, denn Anreize nehmen Einfluss – Einfluss zu nehmen ist gerade ihr Zweck. Mithilfe von Anreizinstrumenten soll das Verhalten des Einzelnen, wenn schon nicht im eigentlichen Sinne gesteuert, so doch jedenfalls beeinflusst werden."
Insofern hält sich der Staat keineswegs heraus. Im Gegenteil – im Prinzip ist er nun für jeden Aspekt des Lebens zuständig, der für die Gesundheit des Bürgers bedeutsam ist.
Hardy Müller vom Wissenschaftlichen Institut der Techniker-Kasse findet diese Tendenz besorgniserregend.
"Also, ich möchte eigentlich nicht, dass mir der Staat vorschreibt, wie groß der Cola-Becher sein soll, der im Kino ausgegeben wird. Sie kennen das Beispiel aus New York, es ist gestoppt worden, aber es war immerhin die Idee, ihr kriegt nicht mehr die großen Cola-Becher, weil das schadet eurer Gesundheit. Dänemark hat eine Fettsteuer. Also wir betreiben diese Prävention in der guten Hoffnung, dass wir positive Resultate erzielen und sind bereit, da schon heute definitiv Einschränkungen hinzunehmen."
Prävention ist "tendenziell totalitär"
Typisch ist der Versuch, Verhalten über Preise zu steuern. Diese Steuerungsform wahrt das Prinzip der Entscheidungsfreiheit – solange man es sich leisten kann!
Laut einer Studie der American Cancer Society von 2012 haben die hohen Tabaksteuern in New York dazu geführt, dass arme Raucher der Stadt bis zu einem Viertel ihres Einkommens für Zigaretten ausgeben.
"Wir müssen darauf hinweisen, und deswegen ist das ein Begriff, den ich sehr, sehr bewusst wähle, dass Prävention tendenziell auch totalitär ist. Sie macht kein Halt an irgendwelchen Stellen. Sondern weil sie sich als gut definiert, auch ernsthaft so versteht, würde sie niemals dann Halt machen und sagen: So, jetzt mach ich mal Schluss und ich sag dir nicht, wie viel Kalorien du essen sollst. Sondern wenn sie glaubt, dass es gut ist, dann kriegen Sie Ihre Kalorien, und die müssen Sie am Ende dann auch zählen!"
Der Glaube an die Macht der Vorbeugung hat viele Anhänger: In der Bevölkerung ist die Überzeugung weit verbreitet, dass jeder für seine Gesundheit selbst verantwortlich ist – und gerechterweise auch sein sollte. Die medizinische Branche wiederum erschließt sich mit der Prävention ein neues Geschäftsfeld. Die Politik schließlich begreift eine gesunde und daher leistungsfähige Bevölkerung zunehmend als Staatsziel.
Präventionsziel Kostensenkung im Gesundheitswesen
Die Bevölkerungsgesundheit fördert der Staat aber gerade nicht durch eine frei zugängliche Infrastruktur, die Bürgerinnen und Bürger nutzen können, wie es ihnen beliebt. Es geht der Präventionspolitik um die Feinsteuerung von individuellem Verhalten. Durch eine präventive Ausrichtung des Gesundheitssystems und mehr Gesundheitsförderung sollen nicht zuletzt Behandlungskosten und Sozialausgaben sinken.
Wird das gelingen? Die Vorstellung, es läge in unserer Macht, gesund zu bleiben, ist jedenfalls neu. Gesundheitliche Vorbeugung ist ein modernes Konzept, erklärt Ulrich Bröckling.
"Man kann Krankheit begreifen als ein Schicksal, das den einen trifft, den anderen vielleicht nicht, den einen früher, den anderen später. Gegen Schicksal kann man keine Prävention betreiben, das ereilt einen. Prävention kann man gegen etwas betreiben, wo man die Ursachen kennt, und wenn man die Ursachen kennt, Risikofaktoren definieren, und damit verändert sich die Haltung, das Verhältnis, das der Einzelne zu einer Erkrankung hat. Es ist dann nicht mehr ein Schicksal, das einen ereilt, sondern ein Risiko. Man hat also das, was dann passiert, sich selbst zuzuschreiben. Es ist nicht mehr etwas, was von außen kommt, sondern etwas, was vom eigenen Handeln abhängig ist."