Neue Ideen für mehr Landärzte in Bayern
15:21 Minuten

Von Susanne Lettenbauer · 27.11.2019
20 Kilometer bis zum nächsten Arzt oder Krankenhaus, das ist in Bayern keine Seltenheit. Der Freistaat hat deshalb eine Landarztquote beschlossen, die den Zugang zum Medizinstudium vom nächsten Jahr an erleichtern soll.
"Ja, hallo wie geht es Ihnen denn?"
Die Patientin humpelt langsam in die Arztsprechstunde, hält sich an der Tür fest, begrüßt die junge Frau im Arztzimmer. Es wird viel geredet, auch weil man versucht, die Patientin zu beruhigen. Dann schließt sich die Tür - Arztgeheimnis.
Wir sind an der Universität Erlangen. In dem barocken, ehemaligen Klinikgebäude der Inneren Medizin sitzt heute die Lehrabteilung SimPatiK: das Simulations-Patientenkrankenhaus. Sieben Lehr- und Lernräume dienen als Simulations-Patientenzimmer.
Trockenübung für das Patientengespräch
Mehrere Medizinstudierende sitzen an diesem Abend beim Anamnesetraining. Sie üben, wie man Patienten begrüßt, sich auf sie einstellt und abklärt, was ihnen fehlt.
Die Patientin, die soeben humpelnd hinter der Tür verschwunden ist, ist eine Schauspielerin, die sehr realistisch simuliert, sie sei depressiv, hätte Kopfschmerzen, der Vater liege in der Klinik mit Krebs, die Kinder hätten Probleme in der Schule.
Die junge Ärztin, die das Gespräch führt, ist Josefina, Studentin der Allgemeinmedizin im siebten Semester. Um sie herum sechs Kommilitonen.
"Ich finde, das Anamnesetraining hilft sehr", sagt Josefina, "weil man dann nicht so eine Angst davor hat, mit einem Patienten zu sprechen, weil man denkt, ich mache eh nur alles falsch - und dabei ist es gar nicht so, sondern man muss es halt einfach üben, und dann fällt es einem leichter."
"Du hast wirklich eine Ruhe ausgestrahlt, Du warst der Patientin sehr zugewandt", bestätigt die Dozentin Veronika Dannhardt-Thiem. In der Nachbesprechung diskutiert sie gemeinsam mit den Kommilitonen. Es wird gelobt und kritisiert:
"Ich fand auch, du wusstest sehr schnell, worum es geht, die Abnahme und das Dicksein. Ich habe mir noch aufgeschrieben: Am Anfang bist Du da gar nicht drauf eingegangen. Es kam aber dann noch, und ich habe mir einen Smiley hingemacht."
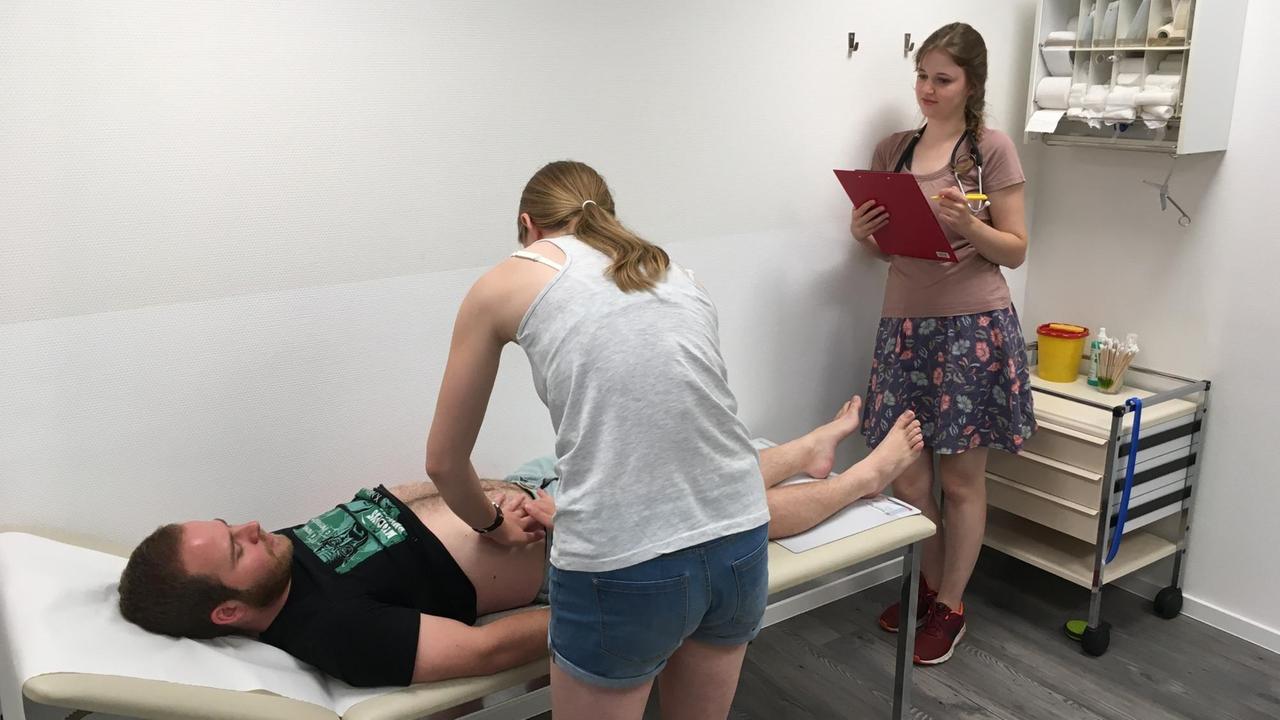
Praktische Übung für das Patientengespräch: Anamnesetraining an der Universitätsklinik Erlangen.© Universitätsklinikum Erlangen
Josefina gehört zu einer Gruppe von 14 Medizinstudierenden, die am Erlanger Uniprojekt "BeLa" teilnehmen. Zu ihren Seminaren gehört neben dem Anamnesetraining auch BWL: Betriebswirtschaftslehre - der Mediziner als Unternehmer. Themen lauten: "Wie gründe ich eine Praxis?", "Ärztlicher Bereitschaftsdienst" und "Kluge klinische Entscheidungsfindung". BeLa steht für "Beste Landpartie Allgemeinmedizin", ein Angebot des Erlanger Instituts für Allgemeinmedizin, gefördert vom Freistaat.
Josefina möchte einmal Landärztin werden: "Ich finde es wahnsinnig spannend, wenn man Patienten ganz lange begleitet. Und ich finde es auf dem Land schön, das gefällt mir einfach, deshalb taugt mir das."
Die Nachwuchsfrage wurde zu lange ignoriert
Marco Roos koordiniert das BeLa-Projekt in Erlangen. "Das Spezifische am BeLa-Programm ist, dass wir jungen Studierenden, die die Idee haben, 'ich möchte Hausarzt werden und das möchte ich in einer ländlichen Region werden', dass wir die an die Hand nehmen und übers Studium begleiten", erklärt er.
Als Leiter des Kompetenzzentrums Weiterbildung Bayern und Mitarbeiter des Allgemeinmedizinischen Instituts der Uni Erlangen kennt Roos die Nachwuchssorgen der Allgemeinmediziner auf dem Land. Eigentlich gebe es bereits seit 2008 die Interessensvertretung von Hausärzten mit Namen "Junge Allgemeinmedizin Deutschland". Aber die Nachwuchsfrage habe man zu lange ignoriert.
Das Image der Allgemeinmedizin wurde lange belächelt. Ein hausgemachtes Problem - deutschlandweit. Denn wer in der Vergangenheit allzu früh zu erkennen gab, Haus- bzw. Landarzt werden zu wollen, konnte in Schwierigkeiten geraten, sagt Roos:
"Häufig war es so, dass die Kollegen, die sich auf eine Stelle an einer Klinik beworben haben, sich nicht äußern durften, dann haben sie die Stelle nicht bekommen. Und wenn sie dann in der Klinik waren, aber rotieren wollten in andere Fächer, war das schwierig, denn dann musste man sich ja enttarnen und sagen, ich möchte ja doch nicht Internist werden, was bei vielen dazu führte, dass sie kündigen mussten, Zeiten hatten mit Arbeitslosigkeit und es gar nicht so einfach war, Hausarzt zu werden."

Arztpraxis in der bayerischen Provinz: Das Image der Allgemeinmedizin war lange Zeit schlecht.© dpa / Karl-Josef Hildenbrand
"Ganz klar, die Tätigkeit als Allgemeinmediziner ist viel interessanter und vielfältiger als in der Stadt, wo einfach die Konkurrenz und die Möglichkeit des Facharztbesuchs deutlich größer ist als auf dem Land", sagt Mariska Herrmann, die ebenfalls im siebten Semester studiert und am Programm "Beste Landpartie" teilnimmt.
Der erste BeLa-Durchgang in Erlangen startete vor acht Monaten mit 14 Teilnehmern, darunter Mariska und Josefina. Der nächste Durchgang wird acht Studierende betreuen, sagt Marco Roos. Für fünf Teilnehmer stehen auch Stipendien bereit, die noch aufgestockt werden vom Freistaat. Trotzdem, im Vergleich ist das nicht viel: Die Uni Erlangen nimmt pro Semester 180 Medizinstudierende auf.
"Wenn man es rein von der Zahl anschaut, dann würde man sagen, was ist das denn für ein riesiger Aufwand für so eine kleine Gruppe", sagt Roos. "Ich glaube, was der viel wichtigere Trigger dabei ist, dass wir damit einen Piloten schaffen."
"Ich sah nur noch Krankheiten, nicht mehr die Patienten"
Dieser Pilot sorgt bereits für Aufmerksamkeit, auch bei anderen Medizinern. Simone G. wollte eigentlich Bauchchirurgin werden, ist jetzt Allgemeinmedizinerin, mit Tendenz, aufs Land zu gehen:
"Mit Sicherheit der Hauptgrund war, dass ich gemerkt habe, ich behandele eigentlich nur noch Krankheiten und gar nicht mehr die Patienten dahinter. Man merkt, dass man die Patienten durchschleust. Es ist sehr befriedigend, weil man schnelle Erfolge hat und schnelle Erfolge sieht, gerade auch in der Chirurgie, aber man sieht den Patienten dahinter manchmal nicht mehr."
Die Plätze im kleinen Hörsaal der Uniklinik Erlangen sind an diesem Nachmittag voll besetzt. In der Vorlesung von Institutsleiter Thomas Kühlein zur Allgemeinmedizin könnten ab kommendem Wintersemester, also September 2020, auch erstmals andere Studienanfänger sitzen. Anfänger, die über die neue bayerische Landarztquote aufgenommen werden, bei denen nicht die Abiturnote zählt, sondern die medizinische Vorbildung, zum Beispiel als Sanitäter, Krankenschwester oder Medizinisch-technische Assistentin.
"Ich denke, es ist ein Baustein von vielen auf dem Weg dahin", sagt Kühlein. "Ich bin eigentlich gar nicht so ein Fan der Landarztquote gewesen, das kam eigentlich mehr von der Politik. Ich finde es jetzt nicht falsch, wenn jemand sagt: Ich weiß das, ich möchte das machen."
Politische Initiativen sollen den Ärztemangel auffangen
Am Institut für Allgemeinmedizin Erlangen, das sich der Förderung der Landärzte verschrieben hat, sieht man den Vorstoß des Freistaats eher skeptisch. 5,8 Prozent eines Jahrganges soll über die Quote reinrutschen, rund 100 Plätze werden dafür freigehalten bayernweit.
Politische Initiativen wie das "BeLa"-Projekt, die Landarztquote, das "Hausarzt 360-Grad"-Projekt und der neue bundesweite "Masterplan Medizin 2020" könnten tatsächlich dabei helfen, bei den Landärzten die Nachfolgeengpässe zu beheben.
Ein Medizinstudium plus Famulaturen, wie die Praktika genannt werden, bis hin zum Facharzt, das dauert aber gut und gerne zehn Jahre, erklärt der Erlanger Lehrkoordinator Marco Roos. Bis dahin können aber viele Praxen nicht warten, weil die Inhaber langsam ins Rentenalter kommen: Jeder dritte Landarzt in Bayern ist heute über 60.

Hausbesuch: ein Landarzt auf Visite in Schöllach, Bayern.© dpa / Armin Weigel
Die Praxis von Landarzt Rudolf Groener und seinem Kollegen, beide über 60 Jahre alt, liegt an einer Durchfahrtstrasse, eine Gemeinschaftspraxis seit 26 Jahren. Ein unscheinbares Haus, über zwei Etagen, mitten in dem unscheinbaren bayerischen Ort Hohenwart.
"Die Versorgung hier bei uns, obwohl wir ja noch in einer ganz guten bayerischen Gegend leben, ist halt auch schon kritisch", sagt Groener. "Die Überalterung zeigt ihre Folgen und die Begeisterung, junge Kollegen hierher zu kriegen, ist ausgesprochen gering."
Vergebliche Suche nach dem passenden Nachfolger
4.700 Einwohner, 23 Ortsteile mitten im Schrobenhauser Land nördlich von München. Genügend Kundschaft ist vorhanden. Eine der begehrten Zulassungen der KV, der Kassenärztlichen Vereinigung, ebenfalls. Bis Ende 2020 wollte sich Landarzt Groener langsam zurückziehen, seit Jahren sucht er einen Nachfolger. Bislang vergebens:
"Wir haben halt diese KV-Börsen-Dauerinserate, Telefongespräche mit allen Chefärzten hier rumgeredet, ich bin bei dieser Kosta-Geschichte dabei, eine Initiative der Bayerischen Landesärztekammer, 'Koordinierungsstelle Allgemeinmedizin' heißt das. Und ich bin bei diesen KV-Seminaren dreimal gewesen, aber da kommst du dir ja vor, wenn du nördlich von München niedergelassen bist, wie die dicke Picklige beim Tanzkurs, da wirst du ja nicht mehr aufgefordert."
Alle jungen Ärzte, die zeitweise in seiner Praxis arbeiteten, wollten nicht bleiben. Zuletzt eine junge Medizinerin, die schon fast als Nachfolgerin feststand:
"Das waren ganz unterschiedliche Argumente, warum die nicht bleiben wollten. Der eine wollte hier nur eine Ausbildung haben, der hat die Praxis seiner Mutter gehabt, sein gutes Recht. Der eine war schrecklich unstrukturiert und wollte unbedingt wieder nach München: Der eine, mit dem waren wir schon in Verhandlung - ein ganz netter Facharzt für Chirurgie, der hat dann am Oktoberfest eine Frau kennengelernt und ist nach Bad Aibling gegangen. Und die Kollegin hat sich wohl offensichtlich vom städtischen Umfeld und einer eher privat organisierten Praxis verführen lassen."
Der Hausarzt als Einzelkämpfer - ein Auslaufmodell?
Seit Mitte der 80er Jahre half der bärtige Arzt mit den Lachfalten um die Augen als ehrenamtlicher Notarzt aus - und erhielt dafür eine Auszeichnung seines Ortes. Alles gut soweit, bis vor einem Jahr. Die Gesundheit streikte, er musste kürzer treten. Seitdem gibt es keinen Notarzt mehr im Dorf.
"Naja, entweder ich finde jemanden und es geht weiter, oder ich hänge ein Schild raus: Ab morgen geschlossen", sagt Rudolf Groener. "Das ist hier jetzt schon in etlichen Praxen passiert. In der Nachbargemeinde hat ein Kollege sehr kurzfristig zu unserem großen Leidwesen einfach mit Zeitungsannonce gesagt: Zum zweiten Quartal 2018, da komme ich nicht mehr, da mache ich nicht mehr weiter. Die Patienten können noch 14 Tage ihre Papiere abholen und dann ist da zu."
Kürzlich war ein Vertreter einer Kapitalgesellschaft bei Groener. Die Zulassung der Praxis durch die Kassenärztliche Vereinigung des Freistaats lockt immer häufiger Investoren aufs Land. Die Zulassung ist attraktiv, verspricht Geld. Viel Geld. Der Trend im ländlichen Bayern geht zu Gemeinschaftspraxen, die Investmentfirmen gehören. Die Ärzte arbeiten nur noch als Angestellte in den sogenannten MVZs – den Medizinischen Versorgungszentren. Der Hausarzt als Einzelkämpfer? Ein Auslaufmodell.

Nähe zum Patienten: der persönliche Kontakt macht den Einsatz auf dem Land für viele Mediziner inzwischen attraktiv.© dpa / Armin Weigel
Während Rudolf Groener wie 200 andere Landärzte in Bayern auf einen Nachfolger hofft, macht der Freistaat Millionen an Geldern locker, um einen Umkehrtrend auszulösen, betont Wissenschaftsminister Bernd Sibler:
"Das ist natürlich ein Aufwand, das ist vollkommen klar. Wichtig ist auch zu sehen, dass wir als Freistaat zusätzliche Medizinstudienplätze schaffen: 1.500 am neuen Uniklinikum in Augsburg, 600 jetzt an der Universität Erlangen, in Kooperation mit dem Klinikum Bayreuth."
Rund 30.000 Euro kostet ein Medizinstudienplatz im Jahr. Das summiert sich. Allein für die sechste medizinische Fakultät Bayerns in Augsburg veranschlagt das Ministerium insgesamt rund eine Milliarde Euro. Speziell für die Landärzte der Zukunft, die seit einem Jahr passgenau im BeLa-Programm ausgebildet werden, stellt Bayern während des gesamten Studiums ein Stipendium von 600 Euro im Monat zur Verfügung, in den kommenden vier Jahren, rund 5,8 Millionen Euro.
Südbayern fördert drei Modellregionen
Allein in Südbayern unterstütze sie die drei Modellregionen Dillingen an der Donau, Eichstätt/Kösching und Mühldorf am Inn mit rund 3,5 Millionen Euro, so Bayerns Gesundheitsministerin Melanie Huml: "Wir stellen fest, dass dieses BeLa-Programm tatsächlich gut angenommen wird, wir haben es in München an der Technischen Universität, wir haben es in Erlangen an der Friedrich-Alexander Universität, und die Würzburger wollen jetzt auch mitmachen."
Zusätzlich pumpt die Kassenärztliche Vereinigung 500 Euro pro Monat und Kopf in die Famulatur, also das Pflichtpraktikum eines Medizinstudenten, wenn es in einer Landarztpraxis absolviert wird. In unterversorgten Regionen kommen noch einmal 200 Euro obendrauf. Entscheidet sich ein Facharzt für die Übernahme einer Praxis, unterstützt der Freistaat auch das, sagt Huml: "Es gibt ein Niederlassungsförderprogramm mit 60.000 Euro, wenn man sich in Kommunen niederlässt mit weniger als 20.000 Einwohnern - und wo eben Bedarf ist an Ärzten."
Bis dahin müsse aber das Image und die gesetzliche Stellung der Allgemeinmediziner weiter verbessert werden, betont der Institutsleiter der Allgemeinmedizin der Universität Erlangen, Thomas Kühlein. Vor seiner Professur betrieb er selbst eine Landarztpraxis in Bad Staffelstein an der Grenze zu Thüringen.
"Allgemeinmedizin ist Beziehungsmedizin"
"Wenn wir jetzt tatsächlich, und das eigentlich erstmalig in Deutschland, anfangen, Studienabgänger spezifisch, gezielt auf die Hausarzttätigkeit vorzubereiten, das ist ja neu", sagt Kühlein. "Mit diesen Kompetenzzentren, da passiert ja derzeit viel und ganz viel in die richtige Richtung und ist von der Politik schon eingeläutet worden, das muss man anerkennend schon mal sagen."
Raffael Kuhnisch begann als Internist an einer Münchner Klinik. Der Stress an den großen Häusern, der Fokus auf die Wirtschaftlichkeit einer Behandlung und die Anonymität städtischer Praxen haben ihn umdenken lassen. Der Quereinstiger lässt sich weiterbilden zum Allgemeinmediziner. Allgemeinmedizin ist Beziehungsmedizin, sagt er. Das muss man wollen und mögen. Ständig im Fokus der Ortsbevölkerung, ständig Ansprechpartner der älteren Leute. Genau das will er, sagt Kuhnisch:
"Das ist so das Klischee, aber ich denke, das ist auch eines der Vorurteile, die es manchmal schwer machen. Also, als ich sagte, ich gehe aus der Inneren Medizin weg, hatte ich Kollegen, die sagten: Was ist denn los? Hast du eine Lebenskrise? Du kannst doch eigentlich was. Warum machst du das denn? Das war echt eine Überzeugungsarbeit, und bei manchen arbeite ich immer noch daran, ihnen klarzumachen: Ja, gerade weil man etwas kann, sollte man in die Allgemeinmedizin gehen. Da kann man so viel machen. Und da wird man auch gebraucht."