Beeren-Extrakt statt Antibiotika
Von Katja Ridderbusch · 04.01.2018
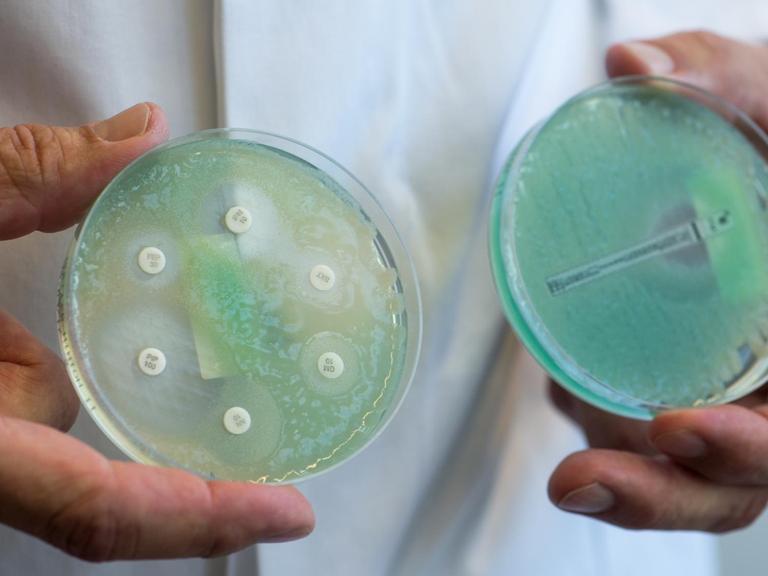
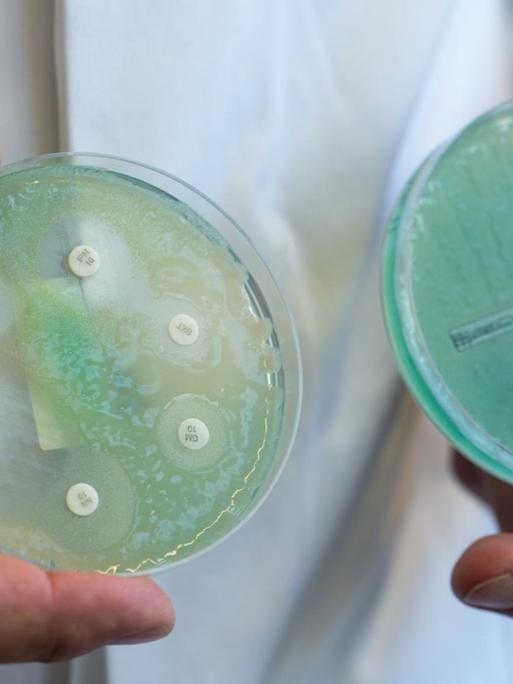
Forscher warnen vor der rasanten Ausbreitung von "Killerkeimen", die gegenüber fast allen gängigen Antibiotika resistent sind. Weltweit suchen Wissenschaftler deshalb nach innovativen, alternativen Mitteln gegen aggressive Infektionen.
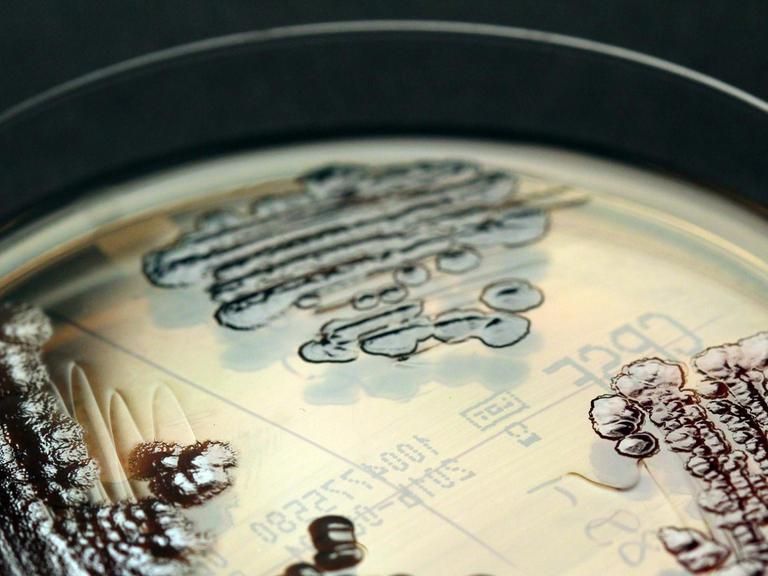
Es blubbert und brummt und rattert in dem kleinen Labor, das vollgepackt ist mit Trockenöfen, Verdampfapparaten und Zentrifugen. Reagenzgläser und Petrischalen drängeln sich hinter Glasscheiben. Forscher in weißen Kitteln stehen an Tischen, kratzen mit Spachteln dunkelgrünes Pflanzenpulver aus Mörserschalen.
Das sieht auf den ersten Blick aus wie das Chemielabor einer gut ausgestatten Highschool. Doch hier, an der renommierten Emory-Universität in Atlanta, forscht Dr. Cassandra Quave an Alternativen zur Antibiotikatherapie. Konkret: An traditionellen Heilpflanzen in neuen Dosierungen, Darreichungsformen, Rezepturen.
"Wir befinden uns mitten in einem Paradigmenwechsel, und wir müssen unkonventionell denken. Weil wir dabei sind, den Kampf gegen die schlimmsten Pathogene zu verlieren und es immer mehr resistente Organismen gibt."
Das sieht auf den ersten Blick aus wie das Chemielabor einer gut ausgestatten Highschool. Doch hier, an der renommierten Emory-Universität in Atlanta, forscht Dr. Cassandra Quave an Alternativen zur Antibiotikatherapie. Konkret: An traditionellen Heilpflanzen in neuen Dosierungen, Darreichungsformen, Rezepturen.
"Wir befinden uns mitten in einem Paradigmenwechsel, und wir müssen unkonventionell denken. Weil wir dabei sind, den Kampf gegen die schlimmsten Pathogene zu verlieren und es immer mehr resistente Organismen gibt."
Bedrohung für die Menschheit
Antibiotikaresistenz ist längst zu einer globalen Bedrohung geworden. Jedes Jahr sterben etwa 700.000 Menschen weltweit an antibiotikaresistenten Keimen. Bis 2050 könnten es jährlich zehn Millionen sein. Die Weltgesundheitsorganisation warnt vor dem Anbruch einer postantibiotischen Ära, in der kleine Kratzer oder gängige Infekte tödlich sein könnten.
Forscher arbeiten mit Hochdruck an Alternativen zu den herkömmlichen Bakterienkillern. Da sind zum Beispiel Bakteriophagen - Viren, die Bakterien als Wirte benutzen und zerstören. Oder sogenannte Pathoblocker - Wirkstoffe, die verhindern, dass Bakterien Gifte absetzen. Klar ist jedenfalls: Das eine Wundermittel, das Antibiotika ablöst, wird es wohl nicht geben, sagt Cassandra Quave. Wir brauchen eine Vielzahl von Ansätzen, davon ist die Biologin und Ethnobotanikerin überzeugt.
Forscher arbeiten mit Hochdruck an Alternativen zu den herkömmlichen Bakterienkillern. Da sind zum Beispiel Bakteriophagen - Viren, die Bakterien als Wirte benutzen und zerstören. Oder sogenannte Pathoblocker - Wirkstoffe, die verhindern, dass Bakterien Gifte absetzen. Klar ist jedenfalls: Das eine Wundermittel, das Antibiotika ablöst, wird es wohl nicht geben, sagt Cassandra Quave. Wir brauchen eine Vielzahl von Ansätzen, davon ist die Biologin und Ethnobotanikerin überzeugt.
Die Forscherin hat die Suche nach Antibiotika-Alternativen zu ihrem Lebensthema gemacht. Sie selbst wurde mit schweren Knochenfehlbildungen geboren. Als sie drei Jahre alt war, amputierten die Ärzte ihr das rechte Bein. Kurz darauf entwickelte sie eine lebensgefährliche Wundinfektion. Es folgte Operation auf Operation. Eine Kindheit im Krankenhaus.
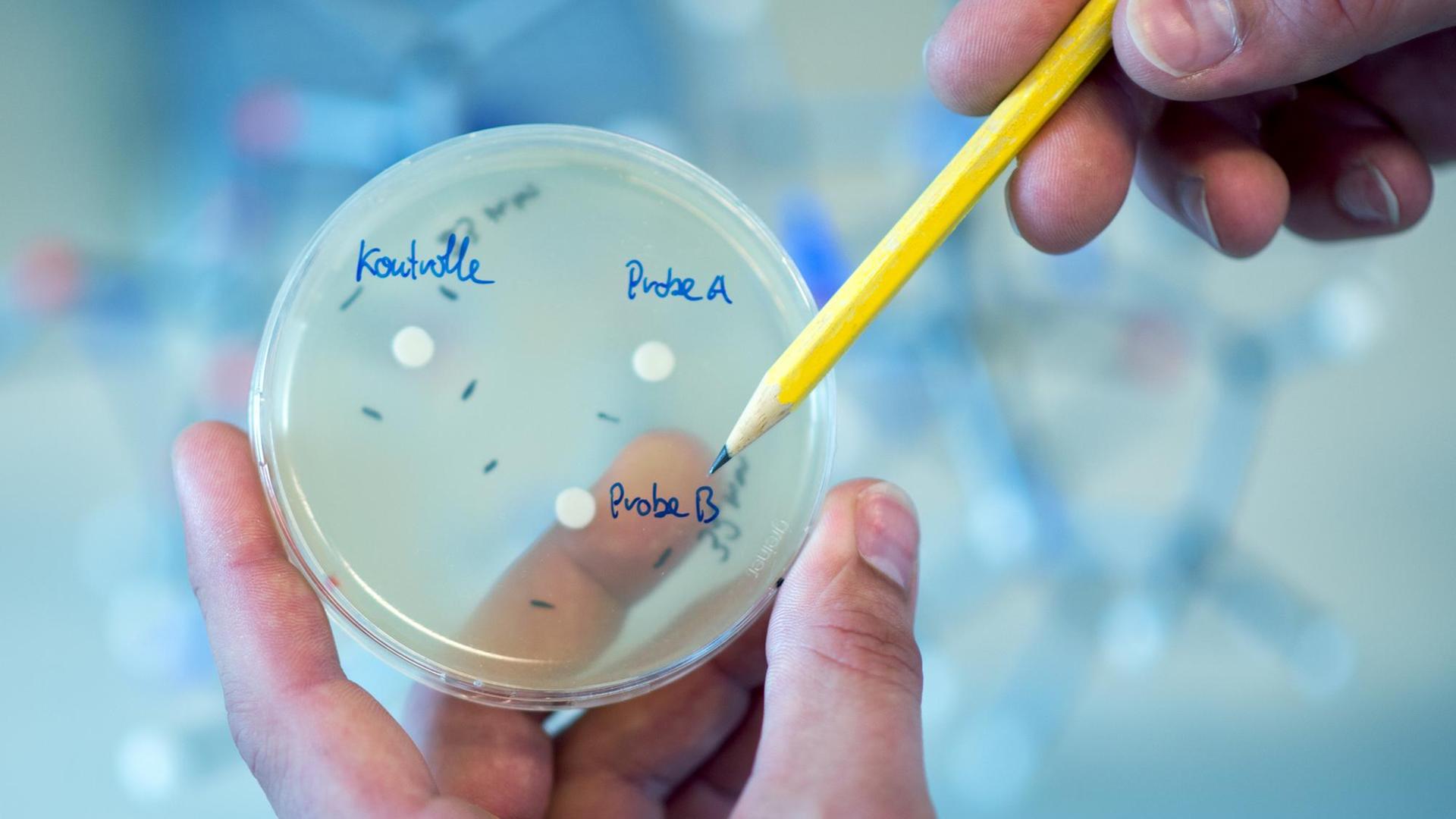
Heute ist die 39-Jährige verheiratet und Mutter von drei Kindern. Sie verbringt viel Zeit mit Feldforschung - in Lateinamerika, Italien, Albanien, Kosovo. Dort sammelt sie Pflanzen mit überlieferter Heilwirkung, spricht mit Einheimischen über die Anwendung der Pflanzenstoffe. Bereits 500 verschiedene Spezies hat sie zurück nach Atlanta gebracht und untersucht. Zum Beispiel: die Beeren des brasilianischen Pfefferbaums. In einem Experiment infizierte Quaves Team Labormäuse mit multiresistenten Keimen des Typs MRSA. Eine oberflächliche Behandlung mit dem Beerenextrakt verhinderte, dass die Mäuse Wundläsionen entwickelten.
"Der Pfefferbaum-Wirkstoff - anstatt die Pathogene zu töten oder ihr Wachstum zu hemmen so wie gängige Antibiotika - blockiert die Fähigkeit der Bakterien, einander zu erkennen und miteinander zu kommunizieren. Damit nimmt er ihnen ihre Waffen."

Dr. Cassandra Quave mit den Beeren des brasilianischen Pfefferbaums© Emory University
Die Brombeere soll helfen
Bakterien kommunizieren über Signalwege und regen einander zur kollektiven Produktion von Giftstoffen an. Bleiben die Signale aus, sind die Bakterien isoliert und kraftlos. Anderes Beispiel: Die Wurzeln der Ulmenblatt-Brombeere. Die Mittelmeer-Pflanze schaltet die defensiven Mechanismen der Bakterien aus, ihre Fähigkeit, eine Art Schutzschild in Form einer Schleimschicht zu formen, den sogenannten Biofilm.
"Wenn die Bakterien diesen Schild nicht mehr bilden können, werden sie aufnahmefähig für die Angriffe des körpereigenen Immunsystems, aber auch für Antibiotikatherapien."
Das klingt bestechend logisch, doch befindet sich die Heilpflanzen-Forschung noch in den Anfängen. Auch warnen Experten vor zu großem Enthusiasmus. Michael Bell ist Infektionsmediziner bei der US-Gesundheits- und Seuchenschutzbehörde CDC. Dies sei eine aufregende Zeit für Innovationen, sagt Bell:
"Aber der Teufel steckt im Detail. Wenn man in die Interaktion von Organismen - in diesem Fall Bakterien - eingreift, muss man mit unerwarteten Konsequenzen rechnen. Weil wir bislang wenig Erfahrung mit diesen Substanzen haben. Wie bei jedem Medikament geht es auch hier um eine Abwägung von Wirkung und Toxizität."
"Wenn die Bakterien diesen Schild nicht mehr bilden können, werden sie aufnahmefähig für die Angriffe des körpereigenen Immunsystems, aber auch für Antibiotikatherapien."
Das klingt bestechend logisch, doch befindet sich die Heilpflanzen-Forschung noch in den Anfängen. Auch warnen Experten vor zu großem Enthusiasmus. Michael Bell ist Infektionsmediziner bei der US-Gesundheits- und Seuchenschutzbehörde CDC. Dies sei eine aufregende Zeit für Innovationen, sagt Bell:
"Aber der Teufel steckt im Detail. Wenn man in die Interaktion von Organismen - in diesem Fall Bakterien - eingreift, muss man mit unerwarteten Konsequenzen rechnen. Weil wir bislang wenig Erfahrung mit diesen Substanzen haben. Wie bei jedem Medikament geht es auch hier um eine Abwägung von Wirkung und Toxizität."
Der Forscherin fehlt das nötige Geld
Cassandra Quaves Arbeit hat mittlerweile einen kritischen Punkt erreicht. Für die nächste Stufe - erste vorklinische Studien - braucht ihr Labor mehr Forschungsmittel.
"Diese Phase ist so schwierig, dass viele Wissenschaftler sie als Tal des Todes bezeichnen. Der Ort, an den ungeborene Medikamente gehen um zu sterben."
Aber sie kennt sich aus im Tal des Todes. Und denkt deshalb gar nicht daran, aufzugeben. Sie hoffe, dass sie in ihrer Zeit als Forscherin einen Beitrag zur künftigen Behandlung von Infektionen leisten könne.
Aber sie kennt sich aus im Tal des Todes. Und denkt deshalb gar nicht daran, aufzugeben. Sie hoffe, dass sie in ihrer Zeit als Forscherin einen Beitrag zur künftigen Behandlung von Infektionen leisten könne.